Chirurgie Plastică | Chirurgia Mâinii | Chirurgie Estetică | Injectologie | Dr. Lungoci Roxana
Chirurgie Plastică | Chirurgia Mâinii | Chirurgie Estetică | Injectologie | Dr. Lungoci Roxana
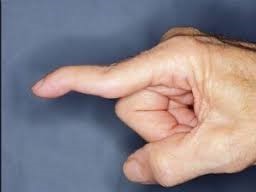
La inspecția și examenul clinic se compară degetul afectat cu degetele vecine și degetele mâinii opuse pentru a exclude pacienții cu hiperlaxitate ligamentara. Aspectul degetului afectat este nefiresc deoarece prima articulație a degetului stă în hiperextensie, lucru imposibil în mod obișnuit, iar ultima sta căzută în flexie. Poate exista durere la nivelul bandeletelor laterale în timpul trecerii degetului din poziție de flexie în poziție de hiperetensie și invers – se produce un pocnet la nivel AIFP.
Diagnnostic Diferențial între hiperlaxitatea plăcii volare și dezechilibru mecanism extensor (deget în ciocan netratat). Fixăm AIFP în poziție neutră și pacientul trebuie să extindă AIFD. Dacă extensia este imposibilă => incompetență aponevroză extensoare (mallet finger)/ dacă poate efectua extensia F3 => hiperlaxitate placă volară.


Se blochează hiperextensia cu atelă în 8 care trebuie purtată nonstop 4 săptămâni. Dacă nu există contracția/ fibroză plăcii volare se practică tratament chirurgical.
Pentru a exista eficiența acestui tratament, prezentarea la medic trebuie să fie în primele 2 săptămâni.
Procedura de reatașare a plăcii volare include:
Imaginile arata expunerea falangei proximale unde va fi reinserata placa volara si aspectul dupa reconstructia scripetelui A3 care a fost sectionat pentru a avea abordul necesar suturii sau reinsertiei placii volare.



Bandeleta laterală ulnară e expusă printr-o incizie longitudinală midaxiala la nivel AIFP, evidențierea bandeletei laterale pe toată lungimea ei împreună cu inserția lumbricalului după detașarea sa de extensor.
Incizie transversală la niv 1/3 proximal al F1 și ridicarea bandeletei prin disecție până la nivel AIFP care e flectata și cu ajutorul unei pense boante e creat un tunel, volar de Lig Clealand și Grayson, bandeleta se trece prin tunel și se coase la bontul ei proximal, ulterior se atașează la F1 și A2.






Swan Neck = Hiperlaxitate placă volară/ leziune inserție TFS + tensiune crescută în bandeleta centrală + scurtarea bandeletelor laterale => flexia AIFD și aspect de Mallet Finger.
Dacă laxitatea AIFP este cauza atunci prevenirea ei cu atelă ce limitează extensia AIFP rezolvă ambele modificări (acest lucru se testează prin blocarea Hiperextensiei AIFP în poz neutră și a AMF în flexie manual = manevra Bouwier). Dacă extensia AIFD este posibilă atunci atela poate fi eficientă (se aplică 6 săptămâni și 2 Sapt noaptea) / dacă nu poate extinde AIFD, cauza este ruperea AE și înseamnă că prima dată a apărut “Degetul în ciocan” și netratat a dus la “Deformarea în Gât de Lebădă”.
Dacă atela se dovedește ineficientă se practică:



Imobilizare pe atelă dorsală în flexie 10-20° AIFP în așa fel încât să permită flexia activă a degetului și să limiteze doar extensia acestuia și pansament la 2 – 3 zile. Suprimare fire la 14 zile. După 3 săptămâni limitatorul de extensie este redus la 5° până la 6 săptămâni. FKT după suprimarea atelei. După 6 săptămâni se înlătură atela și se menține cu buddy taping prins de degetul vecin dacă pacientul face sport până la 8 săptămâni.
